真珠腫性中耳炎
真珠腫性中耳炎の原因は?
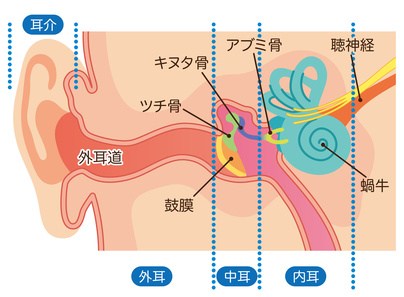
耳の穴(外耳道)の突き当りには鼓膜がありますが、鼓膜の奥には中耳と呼ばれる空洞が広がっています。
中耳の中は耳の穴と同じように空気がありますので、鼓膜は外耳道と中耳の両方の部屋の空気をカーテンのように仕切っています。
音を感じる神経は内耳(ないじ)といいますが、内耳と鼓膜の間には耳小骨と呼ばれる小さな骨があり、鼓膜の音を内耳へと伝えています。
ところで、ヒトの体は細胞という小さなブロックのような構成要素で出来ています。少し前に名古屋にはレゴランドが出来ましたが、あのレゴが積み重なって体が出来上がるのを想像していただくとわかりやすいかもしれません。体の場所によってこの細胞(ブロック)の種類が違います。
例えば皮膚は扁平(へんぺい)上皮(じょうひ)といって水やばい菌を通しにくい何重にも重なった防水加工のシートのように、反対に腎臓は吸収しやすいように水を通しやすくなっています。耳はといいますと、外耳(がいじ)道(どう)は上皮(扁平上皮)に、中耳は分泌物を出す粘膜(粘膜上皮)となっていて、それぞれ違う構造となっています。
それでは皮膚が粘膜の中に入り込んでしまうとどうなるでしょうか?実は、粘膜の中で皮膚は「炎症」によって、成長(増殖)してあたかも「できもの」のように大きくなってしまいます。このできものは真珠のような見た目から「真珠腫」と呼ばれ、さらに真珠腫が生じた中耳を「真珠腫性中耳炎」と言います。
大きくなると、この「できもの」のような塊は炎症によって中耳の骨を吸収し、スカスカにして構造を破壊していきます。耳小骨が破壊されると「難聴」が生じたり、三半規管が破壊されると「めまい」が生じたりします。それでは、上皮はなぜ、中耳に入り込んでしまうのでしょうか?
大人の場合、中耳に上皮が入り込む原因は、現在大きく4つあると考えられています(Louw, 2010)。一つ目は鼓膜が凹(へこ)んでしまって、その凹みがどんどんと悪化する場合です。二つ目は鼓膜が破れて上皮が偶然中耳に入り込む場合です。三つ目は中耳粘膜が上皮に変化するという説です。四つ目は基底(きてい)細胞層と呼ばれる部分に真珠腫の元ができるという説です。
恐らくこのどれもが原因となり得るのですが、特に前2つの原因が原因として多いのではないかと考えられています(Louw, 2010)。
一方で、お子さんの中には生まれつきに真珠腫を持つ児がいます。先天性真珠腫と呼ばれますが、大人の真珠腫とは異なり、胎児が出来て間もない時期に、生後上皮へと成長する部分が中耳内に取り込まれることが原因ではないかと考えられています(Nevoux et al, 2010; Olszewska et al, 2004)。
真珠腫性中耳炎の治療は?
鼓膜の凹みや破れからの上皮の中耳への入り込みが原因となりますので、通院治療では鼓膜を手術用顕微鏡で観察しながら、できるだけ上皮を取り除きます(Kuo et al, 2015)。
しかし、進行した真珠腫性中耳炎は上皮が徐々に鼓膜深くに入り込み、鼓膜の凹みから深く入り込んだ真珠腫を取り除くことは難しくなります(Kuo et al, 2015)。また、先天性真珠腫の場合には、外耳道は正常で外耳道からは処置ができません。
実際に、真珠腫性中耳炎の多くは鼓膜からの処置で治癒させることは困難で、治癒のためには手術(鼓室(こしつ)形成手術)が必要となります(Hamed et al, 2016; Kuo et al, 2015)。
鼓室形成手術では内視鏡を使って耳の穴の中から主に鼓膜の奥の真珠腫を取り除きます。耳の後ろにまで真珠腫が入り込んでいる場合には、耳の後ろから耳の後ろの骨の処置を行い、真珠腫を取り除きます。真珠腫が前方深く、錐体尖と呼ばれるまで進行することは多くはありませんが、万が一進行した場合には横側の脳(側頭葉)を持ち上げ手術を行う、中頭蓋窩法と呼ばれる手術を脳神経外科医と共同で行う、比較的大がかりな手術が必要となります。
慢性中耳炎
(慢性穿孔(せんこう)性中耳炎)
慢性中耳炎はどんな病気?
 例えば急性中耳炎の後に、鼓膜に穴が開いてしまうことがあります。
例えば急性中耳炎の後に、鼓膜に穴が開いてしまうことがあります。
鼓膜の穴は小さいものであれば自然に閉鎖することもありますが、穴が開いたままになることもしばしばあります。このような場合に鼓膜の奥、中耳で炎症が続き、鼓膜の穴から出る膿、すなわち耳漏(じろう)が止まらないことがあります。このような状態が続いた場合に、慢性中耳炎(慢性化膿性中耳炎)と呼ばれます。
ちなみに、どの程度続いた場合に「慢性」中耳炎と呼ばれるかは明確な基準がありませんが、一般に6週間以上続いた場合に、一般に慢性中耳炎(慢性化膿性中耳炎)と呼ぶことが多いようです(Verhoeff et al, 2006)。
一方、世界保健機構(WHO)では2週間以上続いた場合を、慢性化膿性中耳炎としています(Organization, 2004)。
ちなみに、中耳炎の際に鼓膜にチューブ(換気チューブともいいます)を挿入し、耳漏が出ることがあります。チューブに生じた細菌感染で耳漏が出る場合には「鼓膜チューブ挿入後の耳漏(Post tympanostomy tube otorrhea)」として、慢性中耳炎とは区別されます(Idicula et al, 2016)。
慢性中耳炎の原因は?
中耳の細菌感染症が原因ですが、単なる感染ではなく抗菌薬などの治療に抵抗するなんらかのしくみが働くことで、慢性化する炎症が原因と考えられています。
急性中耳炎が慢性化する場合にも、原因となるばい菌の変化がしばしばみられます。最近の全国調査では、急性中耳炎はインフルエンザ菌、次いで肺炎球菌が主な原因で、この2つが原因の半数を占めますが、慢性中耳炎では半数ほどが黄色ブドウ球菌というばい菌によって、炎症が起こっています(Suzuki et al, 2020)。
さらに、感染が慢性する原因として細菌を守り、治療を効きにくくするしくみである「バイオフィルム」が中耳で作り出されることで感染が慢性化すると考えられていますが、バイオフィルムが具体的に何をして慢性化するのかまではわかっていません(Mittal et al, 2015)。
慢性中耳炎の症状は?
 慢性中耳炎の症状は第一に耳漏ですが、それ以外にも難聴が起こることが知られています。
慢性中耳炎の症状は第一に耳漏ですが、それ以外にも難聴が起こることが知られています。
中耳に生じる膿の貯留や、その影響で生じる中耳粘膜の変化によって中耳にある鼓膜と内耳をつなぐ耳小骨が影響をうけ、音が伝わりにくくなります。
さらに、炎症反応によって作られる化学伝達物質が内耳に入りこみ、内耳を障害すると考えられています(Mittal et al, 2015)。
慢性中耳炎の治療は?
 中耳炎の治療の基本は「耳処置・鼓室処置」「点耳薬」で、さらに「抗菌薬の点滴や内服」や「手術」を行います。
中耳炎の治療の基本は「耳処置・鼓室処置」「点耳薬」で、さらに「抗菌薬の点滴や内服」や「手術」を行います。
耳処置・鼓室処置
慢性中耳炎治療で最も基本的な治療で(Bhutta et al, 2018; Doshi et al, 2009)、耳内に貯留した膿や分泌物を取り除き、耳内を清掃します。
点耳薬
耳処置・鼓室処置と同様に、慢性中耳炎治療の基本的な治療です。キノロン系抗菌薬の入った点耳薬(耳にさすお薬)の他、ステロイド剤の入った点耳薬が用いられます。点耳薬の効果が充分でない場合には、ヨードや酢酸、酢酸アルミニウムを含む消毒薬を用いることもあります。
抗菌薬の点滴・内服投与
重症の慢性中耳炎の場合には、基本的な治療と併用することがあります。
手術
これらの治療を行っても治癒しない場合には、感染巣を取り除き膿の分泌を止め、さらに聴こえをよくするために鼓室形成手術を行います。また、これらの治療で膿の分泌が止まった場合でも、鼓膜に大きな穴が残った場合や、穴のために聞こえにくさが続く場合には、再発しないようにしたり、聞こえをよくしたりするために鼓膜形成手術や鼓室形成手術を行うことがあります。
鼓膜形成手術では、耳の後ろの1cm程度の小さな傷から筋肉の膜を採取し、その膜を手術用の内視鏡や顕微鏡を使って鼓膜に移植し、鼓膜の再生を促します。たいていの場合、15~30分ほどで終わる比較的簡単な手術です。
- Bhutta MF, Head K, Chong LY, Tu N, Schilder AG, Burton MJ, Brennan‐Jones CG (2018). Aural toilet (ear cleaning) for chronic suppurative otitis media. The Cochrane Database of Systematic Reviews 2018.
Doshi J, Coulson C, Williams J, Kuo M (2009). Aural toilet in infants: how we do it. Clinical Otolaryngology 34: 67-68. - Hamed MA, Nakata S, Sayed RH, Ueda H, Badawy BS, Nishimura Y, Kojima T, Iwata N, Ahmed AR, Dahy K (2016). Pathogenesis and bone resorption in acquired cholesteatoma: current knowledge and future prospectives. Clinical and experimental otorhinolaryngology 9: 298.
- Idicula WK, Jurcisek JA, Cass ND, Ali S, Goodman SD, Elmaraghy CA, Jatana KR, Bakaletz LO (2016). Identification of biofilms in post‐tympanostomy tube otorrhea. The Laryngoscope 126: 1946-1951.
- Kuo C-L, Liao W-H, Shiao A-S (2015). A review of current progress in acquired cholesteatoma management. European Archives of Oto-Rhino-Laryngology 272: 3601-3609.
- Louw L (2010). Acquired cholesteatoma pathogenesis: stepwise explanations. The Journal of laryngology and otology 124: 587.
- Mittal R, Lisi CV, Gerring R, Mittal J, Mathee K, Narasimhan G, Azad RK, Yao Q, Grati Mh, Yan D (2015). Current concepts in the pathogenesis and treatment of chronic suppurative otitis media. Journal of medical microbiology 64: 1103.
- Nevoux J, Lenoir M, Roger G, Denoyelle F, Le Pointe HD, Garabédian E-N (2010). Childhood cholesteatoma. European annals of otorhinolaryngology, head and neck diseases 127: 143-150.
- Olszewska E, Wagner M, Bernal-Sprekelsen M, Ebmeyer J, Dazert S, Hildmann H, Sudhoff H (2004). Etiopathogenesis of cholesteatoma. European Archives of Oto-Rhino-Laryngology and Head & Neck 261: 6-24.
- Organization WH (2004). Chronic suppurative otitis media: burden of illness and management options.
Suzuki K, Kurono Y, Ikeda K, Hotomi M, Yano H, Watanabe A, Matsumoto T, Takahashi Y, Hanaki H (2020). - The seventh nationwide surveillance of six otorhinolaryngological infectious diseases and the antimicrobial susceptibility patterns of the isolated pathogens in Japan. Journal of Infection and Chemotherapy 26: 890-899.
- Verhoeff M, van der Veen EL, Rovers MM, Sanders EA, Schilder AG (2006). Chronic suppurative otitis media: a review. International journal of pediatric otorhinolaryngology 70: 1-12.